Krampfadern behandeln: Unsere Diagnostik
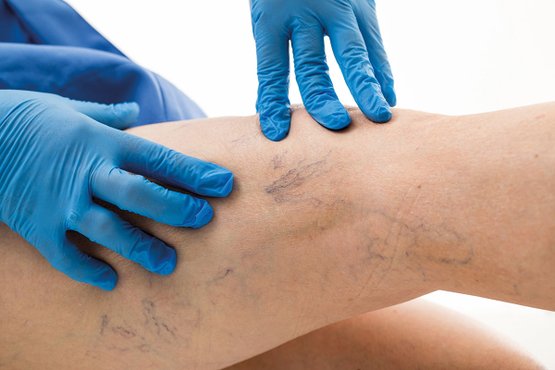
Krampfadern sind für viele Menschen aus unterschiedlichen Gründen unangenehm. Deshalb behandeln wir Krampfadern. Dabei setzen unsere Ärzte auf verschiedene Möglichkeiten der Diagnostik und Therapie von Krampfadern.
- Diagnostik mittels Farbduplexsonographie und Funktionsmessung
- Sklerotherapie inklusive Schaumverödung von Krampfadern
- Krampfadern operieren über die klassische Stripping-Operation, Radiowellenoperation inklusive Minihäckchenmethode und Venenkleber
- Konservative Therapie von Krampfadern
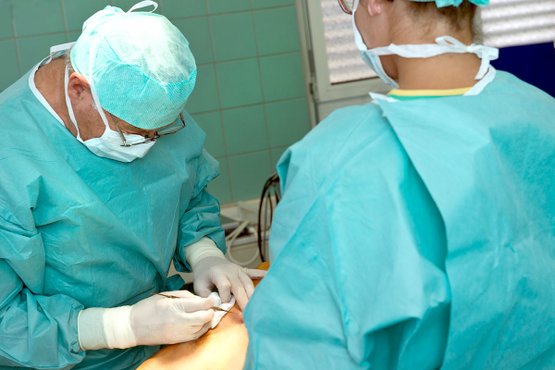
Krampfadern-OP: Unsere vier Operationsmöglichkeiten
1. Crossektomie und Stripping
Was passiert bei einer Crossektomie?
In der Leiste liegt das obere Ende der großen Rosenvene. Dort mündet sie mit mehreren kleineren Venen sternförmig in das tiefe Venensystem (Venenstern). Bei der sogenannten Crossektomie, also der Entfernung des Venensterns, werden all diese Venen an der Einmündungsstelle freigelegt und unterbunden.
Was ist das Venen-Stripping?
Der Eingriff wird oft kombiniert mit dem sogenannten Stripping. Dahinter verbirgt sich das Ziehen der großen Rosenvene. Das dient dazu, neue Krampfadern aus der Leistenregion zu verhindern, oder Krampfadern, die hier entspringen, vollständig zu entfernen.
Die Crossektomie wird seit mehr als 40 Jahren durchgeführt. Wenn unsere Venenärzte und Gefäßchirurgen den Eingriff durchführen, handelt es sich dabei um eine Routine-OP.
Wie verläuft die Krampfader-OP?
Meist wird der Eingriff in Vollnarkose durchgeführt. Der schräge, rund 4 Zentimeter lange Hautschnitt in der Leiste verheilt sehr schön. Die Narben sind nach einem Jahr kaum und nach mehreren Jahren oft gar nicht mehr sichtbar.
Bei ausgeprägter Krampfaderbildung im Bereich der Rosenvenen oder auch Stammvenen wird alternativ zur Radiowellen-, Laser- und anderen Kathetermethoden immer noch das klassische OP-Verfahren mit dem kompletten Herausziehen (Stripping nach Babcock) der kranken Vene angewendet.
Das Verfahren ist vom Prinzip her 100 Jahre alt, wurde allerdings immer weiter verfeinert. Erfahrene und umsichtige Venenchirurgen und Gefäßchirurgen weisen bei dieser Operation sehr gute Ergebnisse auf. Das beweisen die Ergebnisdaten über die erzielbaren Langzeiterfolge.
Was passiert beim Venen-Stripping?
Beim Stripping wird die Rosenvene am oberen und unteren Ende per Hautschnitt freigelegt, mit einer Zugsonde aufgefädelt und im Ganzen unter der Haut herausgezogen. Es entstehen Blutergüsse am Beim im Durchzugbereich, die nach spätestens drei Wochen vollständig verschwunden sind.
Die häusliche Schonung und Arbeitsunfähigkeit nach der Operation beträgt im Durchschnitt zwei Wochen. Allerdings ist es schon am OP-Tag möglich, die Region normal zu belasten, zu laufen oder Treppen zu steigen.
Daher ist die Operation sehr gut auch ambulant durchführbar. Die Operation sollte vorzugsweise in Narkose erfolgen. Das optische Ergebnis ist nach Abheilung sehr gut, da die Hautschnitte klein sind oder in Hautfältchen gelegt werden, sodass später kaum noch erkennbar sind.
2. Radiowelle, Laser und andere Kathetermethoden
Was passiert bei einer Radiowellen-OP?
Bei Radiowellen-, Laser- und anderen Kathetermethoden bei der Krampfader-Op wird die erkrankte Stammvene nicht wie beim Stripping herausgezogen, sondern von innen her verklebt.
Es wird die Stammvene im Knöchel- (oder Knie-) Bereich punktiert, der dünne Katheter in die Vene eingefädelt bis die Katheterspitze am oberen Ende der Vene liegt. Im Anschluss wird bei der Radiowellen-OP die Katheterspitze auf einer Länge von 7 Zentimetern auf 120 Grad erhitzt und abschnittsweise durch die Vene gezogen.
Was passiert bei der Laser-OP?
Beim Lasern wird der Laserstrahl aktiviert und der Laserkatheter kontinuierlich durch die Vene gezogen. Der erfolgreiche Verschluss wird im Nachgang via Ultraschall kontrolliert. Wenn die Ergebnisse der Ultraschall-Untersuchung gut ausfallen, wird der Katheter wieder entfernt. Dabei sind keine Hautschnitte nötig.
Die Erfolgschancen
Der Eingriff kann in Maskennarkose oder alleiniger Lokalanästhesie durchgeführt werden. Laut Statistik bleiben die verschlossenen Venen in 92 bis 95 Prozent der Fälle dauerhaft zu und werden vom Körper innerhalb eines halben Jahres in meist zartes Bindegewebe umgebaut.
In fünf bis acht Prozent der Fälle öffnet sich die Vene nach der OP wieder innerhalb der ersten sechs Monate. Solche Venen müssen meistens erneut operiert werden. Der Eingriff muss jedoch nicht sofort erfolgen, sondern erst Jahre später.
Die optischen Ergebnisse sind sehr gut. Da keine Blutergüsse wie beim Stripping entstehen, können die Patienten im Durchschnitt schon nach fünf Tagen wieder arbeiten, und in ihren üblichen Alltag zurückkehren.
Die OP-Methode existiert seit über zehn Jahren, ist sehr gut überprüft und sicher. Sie eignet sich vor allem für Patienten mit Lymphödemen und Patienten, die Marcumar oder andere Blutverdünnungsmedikamenten einnehmen.
Natürlich kommen sie auch für alle anderen Patienten in Betracht. Nur in wenigen Fällen ist diese Methode nicht geeignet. In ersten Langzeitstudien zeigte sich die Behandlung von Krampfadern über die Radiowellen- und die Laser-OP als etwas besser als die Stripping-OP.
3. Häckchenmethode
Was passiert bei der Krampfader-OP mit Häckchenmethode?
Mit feinen Häcken (nach Vardy) werden oberflächlich liegende sogenannte Seitenastvarizen und Perforansvarizen angehoben und anschließend vorsichtig herausgedreht und unterbunden.
Der Hautstich ist gerade groß genug, dass die Varize hindurch passt. Die Länge beträgt gerade einmal rund zwei Millimeter. Der winzige Stich wird mit Pflasterstreifen zugeklebt.
Das optische Ergebnis ist perfekt. Die Nachbehandlung erfolgt rund fünf Tage über einen Kompressionsstrumpf. Die Operation ist in Lokalanästhesie möglich. Diese Methode wird oft mit anderen kombiniert.
4. Venenkleber
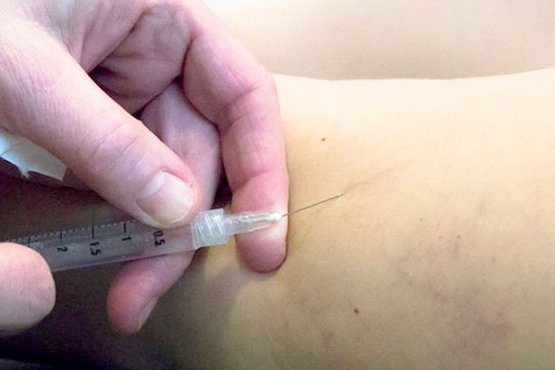
Der Venenkleber ist als Kathetermethode in der Krampfader-OP verhältnismäßig jung. Die Behandlungsform kommt erst seit wenigen Jahren zum Einsatz. Bei der Operation wird über einen Venenkatheter in die kranke Vene der chirurgische Gewebekleber "Histoacryl" punktförmig eingebracht.
Der Vorgang erfolgt unter Ultraschall-Sichtkontrolle. Die Kampfader-OP kommt ohne Narkose aus. Die Operateure benötigen lediglich um die Venenpunktionsstelle, an der der Katheter eingebracht wird, wenig örtliches Betäubungsmittel.
Da das Verfahren sehr neu ist, gibt es noch keine Erkenntnisse zum Langzeiterfolg. Die ersten Daten sind aber sehr vielversprechend.